
К частой патологии мочевыводящих путей у детей относится пузырно-мочеточниковый рефлюкс (сокращенно ПМР). Его точная встречаемость неизвестна, так как иногда заболевание протекает бессимптомно. По данным разных источников, распространенность рефлюкса составляет от 0.4% до 1.8%1. У детей с инфекциями мочевых путей ПМР встречается очень часто — в 30% случаев1. Поэтому родителям важно знать, как не пропустить эту патологию и выбрать совместно с врачом наиболее эффективную терапию. В нашей статье мы рассмотрим причины, симптомы и способы лечения ПМР.
Сначала разберемся в строении мочевыделительной системы. Она образована несколькими органами:
В нормальных условиях у человека моча движется только в одном направлении. Она попадает из почек по мочеточникам в мочевой пузырь. При его заполнении увеличивается внутрипузырное давление и возникает позыв к мочеиспусканию, во время которого моча по мочеиспускательному каналу выделяется из организма наружу.
Особый клапанный механизм в месте впадения мочеточника в мочевой пузырь. Во время мочеиспускания данный клапан смыкается и препятствует движению мочи обратно, по направлению к почке. Это обеспечивает защиту почек от высокого давления мочи и попадания болезнетворных микробов из нижних отделов мочевых путей.
При рефлюксе строение клапанного механизма нарушено или он ослаблен. Поэтому происходит заброс мочи в мочеточник, а в некоторых случаях и выше — в почечные лоханки и в почечные чашечки.
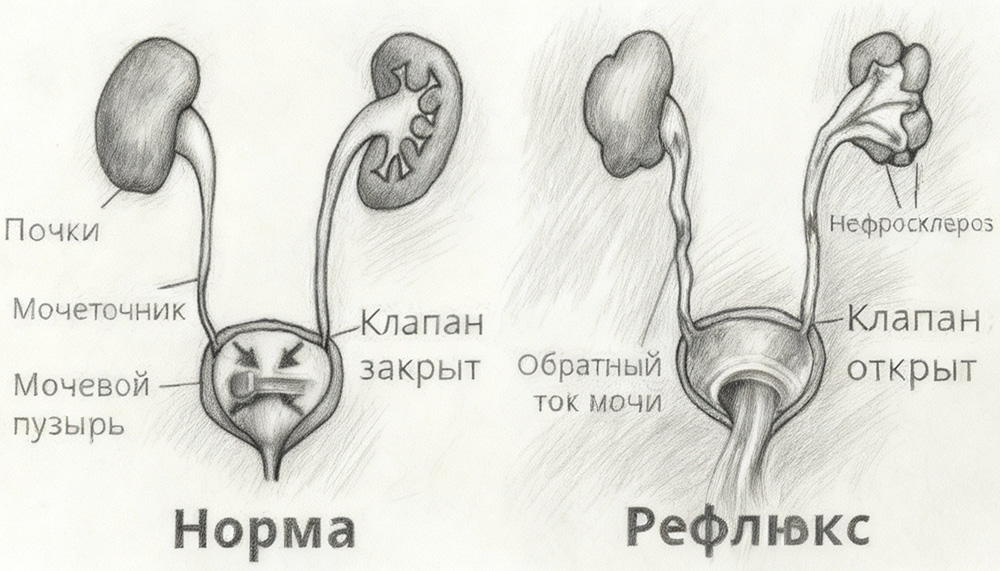
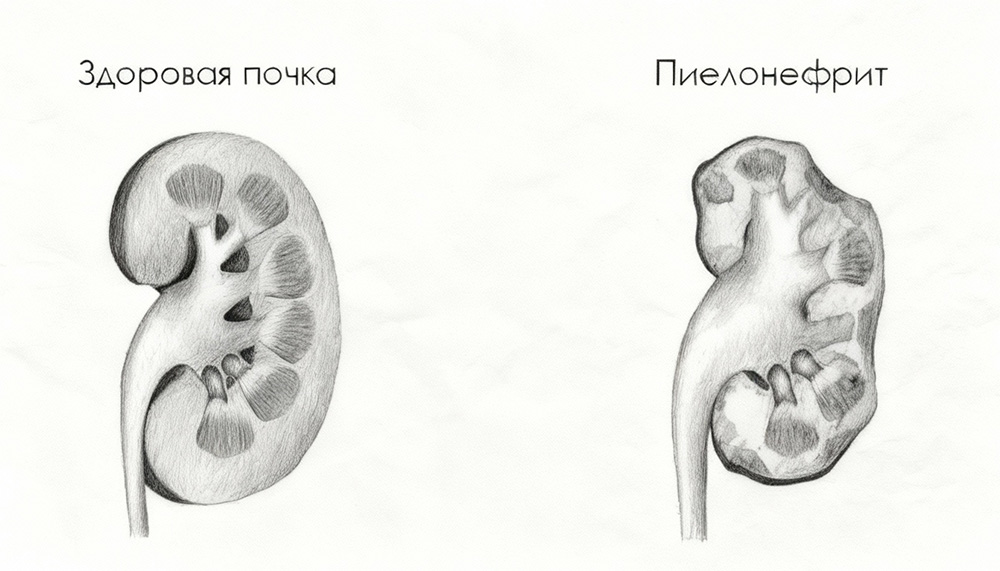
Обратный заброс мочи может вызывать острое инфекционное воспаление почек — пиелонефрит. Нередко он имеет рецидивирующее течение. Кроме того, при рефлюксе во время мочеиспускания происходит значительное повышение давления в почечных лоханках.
Эти два негативных фактора, инфекция и повышенное давление, могут привести к серьезным последствиям — повреждению ткани почек. При длительном течении рефлюкса может происходить рубцевание и вторичное сморщивание почки (уменьшение ее в размерах с потерей функции). Это приводит к развитию почечной недостаточности, которая часто сопровождается значительным повышением артериального давления. Такая гипертония почечного происхождения трудно лечится. Поэтому могут возникать показания для удаления почки.
Не существует каких-либо специфических симптомов, характерных для ПМР. Чаще всего ребенок не предъявляет никаких жалоб.
Первый грозный сигнал для родителей — это возникновение острой инфекции мочевыводящих путей. При этом у маленького ребенка до 2 лет клиническая картина неспецифична:
У детей старше 2 лет, кроме повышения температуры, могут быть следующие жалобы:
Важно! При подозрении на инфекцию мочевыводящих путей нужно как можно скорее обратиться с ребенком к врачу-педиатру или нефрологу.
Заподозрить у ребенка рефлюкс можно на УЗИ почек и мочевого пузыря. Информативность исследования значительно возрастает, если врач во время УЗИ использует допплерографию — анализирует почечный кровоток1. Если при ультразвуковом исследовании выявлено стойкое расширение лоханки почки более 10 мм, то это показание для полного урологического обследования1.
Кроме того, при повторяющихся инфекциях мочевыводящей системы ребенку также проводится углубленное обследование мочевыводящей системы. Золотой стандарт для точной диагностики рефлюкса — это микционная цистоуретрография1.
Во время данного исследования врач через катетер по мочеиспускательному каналу вводит рентгеноконтрастный препарат в мочевой пузырь. Затем выполняется два рентгеновских снимка:
Цистография позволяет обнаружить рефлюкс и определить его степень. На снимках при рефлюксе отчетливо видно, как контрастное вещество проникает в мочеточник и выше.
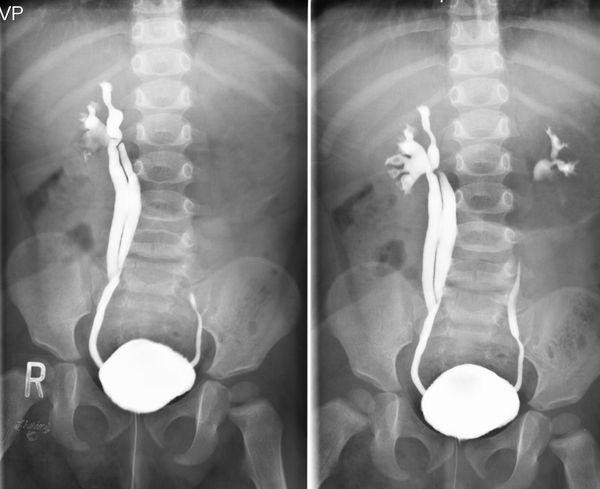
Схема взята с сайта https://probolezny.ru/
При наличии показаний для оценки функции почек и нижних мочевыводящих путей врачи-урологи назначают детям дополнительные методы обследования.
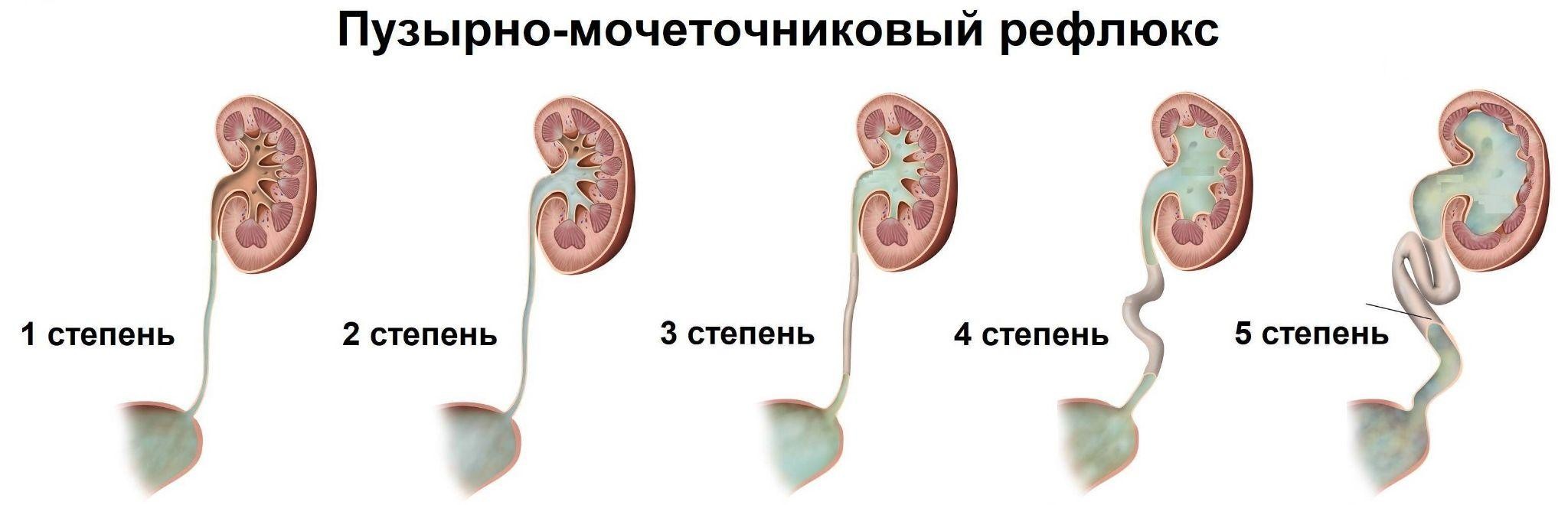
ПМР может быть односторонним, но в половине всех случаев находят двустороннее поражение почек. По клиническому течению рефлюкс может быть постоянным или интермиттирующим, когда характерные симптомы проявляются только при возникновении инфекции мочевых путей.
Кроме того, врачи используют единую классификацию ПМР, основанную на результатах микционной цистоуретрографии1. Согласно ей, урологи выделяют 5 степеней рефлюкса. Наиболее легкая первая степень. Для нее характерен заброс мочи только в мочеточник, без поражения почки. Наиболее тяжелая — пятая степень ПМР: выраженная деформация и извилистость мочеточника, расширение лоханок и чашечек, необратимые изменения в ткани почки.
В целом тактика ведения маленьких пациентов зависит от причин, которые вызывают рефлюкс, его степени, характера течения сопутствующей инфекции мочевыводящей системы, предпочтения родителей ребенка.
В некоторых случаях при ПМР показано активное наблюдение. По данным статистики, у детей до года вероятность спонтанного исчезновения рефлюкса I и II степени составляет 81%1, III степени — 48%1.
Консервативная терапия рефлюкса направлена на улучшение работы мочевого пузыря. Кроме того, для лечения и профилактики пиелонефрита применяется антибиотикотерапия.
Хирургическая коррекция предпочтительна при ПМР IV или V степени. Операция восстанавливает клапанный механизм в зоне, где мочеточник впадает в мочевой пузырь. В руках опытного хирурга оперативное лечение первичного ПМР имеет высокую эффективность и может достигать 95–98%1.
В настоящее время урологи применяют различные способы хирургии при рефлюксе. Для многих детей метод выбора — эндоскопическое лечение ПМР. При наличии показаний методика подходит для лечения рефлюкса любой степени.
При этом методе врач вводит под слизистую оболочку мочеточника в месте его впадения в мочевой пузырь специальный препарат — имплантат. Это вещество формирует объем (бугорок), который сужает просвет мочеточника и нормализует угол его впадения. В результате происходит укрепление клапанного механизма, который предотвращает обратный заброс мочи.

Эндоскопическая операция проходит под кратковременным наркозом во время цистоскопии. Врач проводит через мочеиспускательный канал в мочевой пузырь эндоскопический прибор — цистоскоп, оснащенный оптической системой. Под визуальным контролем уролог с помощью иглы прицельно вводит имплантат.
У детей применяются специальные операционные цистоскопы. Они очень тонкие и позволяют выполнить операцию ребенку любого возраста.
Длительность вмешательства составляет не более 10-15 минут. После эндоскопического лечения назначаются антибиотики для профилактики мочевой инфекции.
Эндоскопическая коррекция рефлюкса — современная альтернатива консервативному лечению и открытым хирургическим операциям. Это достаточно результативная методика с хорошими отдаленными результатами. По данным разных авторов, эффективность эндоскопического способа варьирует от 52% до 87 %2. Она зависит от исходной степени рефлюкса и применяемых имплантатов.
Обычно это гидрогель синтетического происхождения, который вызывает набухание ткани в месте введения. Гибкие частицы геля легко деформируются при сжатии. Это приводит к их хорошей эластичности, что обеспечивает максимальную точность и легкость введения препарата.
По данным научных исследований, использование современного гидрогеля обеспечивает стойкий положительный результат коррекции рефлюкса в детском возрасте2. Исчезновение или уменьшение рефлюкса происходит в 95,4% случаев2.
Важно! Если у вашего ребенка обнаружили пузырно-мочеточниковый рефлюкс, рекомендуется консультация врача-уролога, чтобы выработать оптимальную тактику лечения.
Материал имеет информационный характер. Для получения рекомендаций по лечению обратитесь к специалисту.